Réactions, enquêtes, déclarations...
Toutes les news c'est ici Contact
Abonner un(e) ami(e) Vous abonner Qui sommes nous ? |
08.01.2022 - N° 799
Comprendre les crises récurrentes de l’hôpital
Par Jean-Pierre Nordmann  Conseil aux établissements de santé : corporate, commercial & réglementaire  L’hôpital, par sa
structure et ses missions, ne dispose pas et ne disposera jamais de la
souplesse nécessaire pour y faire face dans cette ampleur.
Le 3 janvier 2022 se
tenait de nouveau un débat parlementaire consternant au sujet de la
situation sanitaire, quels que soient les bords politiques. Aucun
diagnostic sérieux n’est toujours posé sur notre système de santé alors
que les débats sur la covid détournent l’attention de ce qui conduit à
l’implosion de l’hôpital.
Dans cet article, je prétends qu’un agent infectieux, certes nouveau, mais aux contours globalement classiques, peut faire exploser le système hospitalier. En effet, le vieillissement de la population conduit à une augmentation de la variabilité des flux urgents. Par sa structure et ses missions, l’hôpital ne dispose pas et ne disposera jamais de la souplesse nécessaire pour y faire face. Même si nous parvenions à réduire la létalité de cet agent infectieux, nous n’en serions qu’au début de l’explosion de notre système de santé. Le système de soins hospitalocentré doit être repensé. Il n’y a pas de surmortalité en 2021 On peut discuter de tout sauf des chiffres. Il n’y a pas de surmortalité en 2021, malgré la covid. Pour analyser la surmortalité, il faut évidemment considérer le taux de mortalité par tranches d’âge (et non la mortalité en valeur absolue). Ce taux de mortalité doit être considéré de façon pluriannuelle pour avoir une valeur significative. Pour faire simple, nous allons considérer que la mortalité attendue est celle moyenne constatée par tranches d’âge entre 2011 et 2019 (soit une période comprenant des épisodes de fortes et faibles mortalités). Nous sommes capables de déterminer la mortalité attendue en 2020 et en 2021, puis de la comparer à la mortalité constatée. 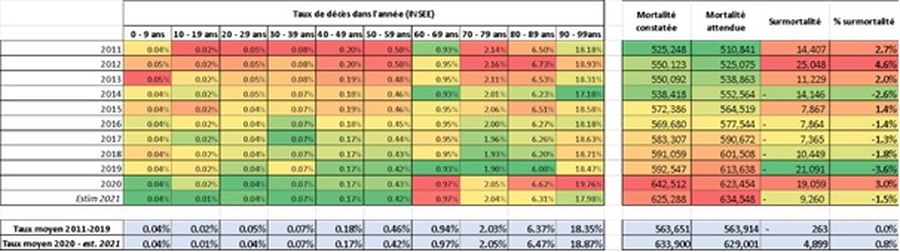 Source : données INSEE/IRSAN, estimation 2021 sur la base des 8 premiers mois de l’année. Ainsi, la surmortalité réelle cumulée en 2020/2021 sera probablement inférieure à 1 % (soit moins de 10 000 décès) malgré la covid. Ces données sont cohérentes avec les constats du rapport du professeur Pittet de mars 2021 sur la crise covid. La mortalité covid en 2021 est proche des virus respiratoires classiques Le taux de mortalité de la covid ne baissera probablement que peu dans le futur, voire pas du tout. En 2021, la France a détecté 7,34 millions de cas covid et constaté 0,059 million de décès porteurs (ça signfie quoi ? positif mais mort d’une autre cause ?) de la covid. Même en considérant que nous détecterions la moitié des cas covid (ce qui semble optimiste), le taux de mortalité est inférieur à 0,5 %. L’analyse de l’activité hospitalière de l’ATIH l’a rappelé : la consommation de soins liée à la covid est globalement comparable à celle d’autres maladies respiratoires ou touchant les personnes âgées. La consommation de soins, tout comme les décès, ne sont globalement que très minoritairement liés à ce virus (plus de 90 % des personnes décédées sont par exemple non porteurs du SARS-COV2). Il n’est pas question de contester le fait que les urgentistes, réanimateurs, médecins, soignants, directeurs d’hôpitaux, infirmiers, etc. voient de plus en plus de malades. Il est légitime de faire le maximum pour que ceux-ci n’arrivent pas à l’hôpital. En tant que gestionnaires hospitaliers, il est cependant indispensable de balayer l’hypothèse comme d’une crise hospitalière atténuée par une baisse de gravité de la covid. L’affaiblissement de la covid (qu’importe d’ailleurs que ce soit un phénomène naturel, par produits pharmaceutiques ou mesures non pharmaceutiques) n’aurait qu’un impact faible sur la consommation globale de soins. L’hôpital n’a pas à devenir une organisation souple L’hôpital n’est pas une organisation souple et ne le sera jamais. Ce n’est pas sa raison d’être. Il est là pour apporter les meilleurs soins à la population par concentration des ressources humaines et médico-techniques en un même lieu. Par sa structure et sa mission, l’hôpital est une organisation solide et donc rigide. On ne transforme pas des infirmiers de gériatrie en infirmiers de réanimation du jour au lendemain. On ne sait pas faire face à un doublement ou un triplement du flux aux urgences ou en réanimation sans mettre en difficulté l’ensemble des autres secteurs hospitaliers. Je ne vais pas égrener ici les contraintes de gestion que mon réseau de décideurs en santé connait par cœur. Ce qui doit être posé comme postulat de la prochaine réforme hospitalière, c’est que l’on cesse de rechercher une souplesse qui n’est structurellement pas possible à l’hôpital. En sus, on a technocratisé et « consultancisé » le management, ce qui l’a rendu distant (inhumain diront certains). Je m’inclus, tout comme vous lecteurs, dans ce constat. Nous l’avons fait car nous avons pensé que relever le défi de la contrainte budgétaire passait par une maîtrise de l’ONDAM sans changer notre structure de santé. En posant, consciemment ou inconsciemment, l’hypothèse que des gains de productivité importants étaient possibles à l’hôpital. Nous constatons tous aujourd’hui que ces gains de productivité ne sont pas possibles par serrage de vis, sans penser un système différent. Quand je vois la difficulté historique de l’hôpital à modifier ses organisations, et ceci est logique comme indiqué précédemment, il est inévitable que les multiples directions impulsées en central depuis deux ans donnent le tournis à n’importe quel soignant ou gestionnaire hospitalier. Par ailleurs, les gains de productivité se sont globalement fondés sur une approche « lean » depuis 15 ans. Lorsqu’une organisation à flux tendus se brise, il est difficile de la remettre en place comme avant. Certes, des optimisations auraient peut-être encore été possibles sans la covid. Cependant, la refondation sereine de l’hôpital est prioritaire, en revoyant son articulation complète avec le système de santé ainsi que ses principes de gestion. Le problème de l’hôpital n’est pas le volume global de malades mais la variabilité des flux La variabilité des besoins de santé va être exponentielle. Si nous faisions face à une explosion du nombre de naissances ou de cancers, ceci ne poserait aucun problème à l’hôpital car nous pourrions lisser les flux. Ce qui n’est pas gérable, ce sont des centaines de milliers de personnes fragiles qui, en même temps et sur un laps de temps court, vont avoir besoin de soins. L’augmentation très importante des personnes fragiles (soit par vieillesse, soit du fait de maladies chroniques), rend la variabilité du besoin quasiment ingérable pour notre système de santé. Pour vous le démontrer, voici un exemple théorique, dont j’aimerais que les décideurs hospitaliers et politiques se saisissent rapidement. Ici, nous considérons que pour les soins urgents, les 60-79 ans consomment 20 fois plus en moyenne par an que les moins de 60 ans, et les plus de 80 ans 25 fois plus en moyenne par an. Nous considérons aussi que les populations fragiles sont plus sensibles ponctuellement à un évènement infectieux : les 60-79 ans seraient 25 fois plus sensibles que les moins de 60 ans, et les plus de 80 ans seraient 50 fois plus sensibles. Les deux effets (recours en soins urgents et sensibilité à un évènement ponctuel) se cumulent au moment d’un pic épidémique. L’exemple ici présenté montre que le besoin en cas de pic épidémique augmente de près de 18 % entre 2011 et 2020, alors même que la population n’augmente que de 5 %. Si cette dynamique était poursuivie, cela tendrait à générer un besoin en cas de pic épidémique, quel que soit le virus, à peut-être +40 ou +50 % en 2030 par rapport à 2010… Ce modèle extrêmement basique vise à montrer que le vieillissement de la population n’a pas pour effet seulement d’augmenter la consommation de soins. Il a pour effet d’augmenter la variabilité de la consommation de soins en urgence de façon exponentielle. Ceci était vrai avant la covid, est vrai pendant la covid, et le sera encore plus durant les prochaines années. 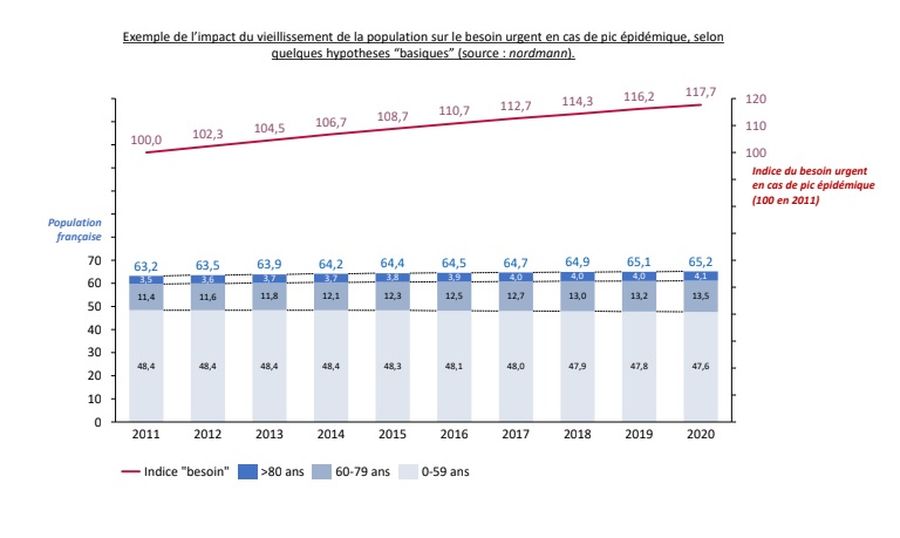 Si la tentation était d’empêcher dans la durée les virus de circuler avec des mesures pharmaceutiques ou non pharmaceutiques, celle-ci pourrait à la fois être questionnable du point de vue de son acceptabilité sociale, et surtout du point de vue de son efficacité. Comme le rappellent plusieurs rapports, dont celui du professeur Pittet préalablement cité, les mesures n’ont qu’un impact insuffisant sur la circulation virale. Comme démontré précédemment, en dépit de son caractère exceptionnel et historique, la crise covid n’explique pas la crise hospitalière et la crise hospitalière ne se résoudra pas avec la fin de la crise covid. Les débats sur le nombre de lits et de soignants me semblent inappropriés du fait d’une mauvaise compréhension des enjeux. Il ne s’agit pas d’avoir davantage de lits hospitaliers. Il s’agit d’être capable de mieux répondre aux besoins, parfois avec davantage d’ambulatoire et moins de lits hospitaliers, parfois avec davantage de lits de soins critiques en cas de pics épidémiques. Mais demander à l’hôpital d’être souple est absurde. Ce qui fait l’hôpital, c’est sa solidité (concentration des équipements et personnels) qui induit de la rigidité organisationnelle. Surtout, l’hospitalocentrisme conduit à un paradoxe : l’hôpital concentre de plus en plus les prises en charge et les moyens sans être capable de faire face à la variabilité des flux. La visibilité de l’hôpital et l’influence de ses décideurs (qui me lisent en ce moment) favorisent l’hospitalocentrisme. Il s’agit selon moi d’un processus d’autodestruction de l’hôpital qui se fixe une ambition qu’il ne peut pas tenir, et sera de moins en moins capable de tenir face au vieillissement démographique et aux contraintes budgétaires qui ne manqueront pas de réapparaître. Alors que faire ? Je m’autorise à suggérer que la permanence des soins ambulatoires de la médecine de ville devrait d’urgence être réinstaurée immédiatement partout en France. Pour le reste, cela mérite un débat collectif digne et complet dans le cadre des élections présidentielles et législatives. Nous sommes à une croisée des chemins,
entre l’effondrement de notre système de santé et sa refondation.
______________
|
||||
| Qui
sommes-nous ? Nous écoutons, nous lisons, nous regardons... C'est parfois un peu ardu, et les news peuvent demander de l'attention. Mais elle sont souvent remarquables ! Nous vous proposons cet article afin d'élargir votre champ de réflexion et nourrir celle-ci. Cela ne signifie pas forcément que nous approuvions la vision développée ici. Nous ne sommes nullement engagés par les propos que l'auteur aurait pu tenir par ailleurs, et encore moins par ceux qu'il pourrait tenir dans le futur. Merci cependant de nous signaler par le formulaire de contact toute information concernant l'auteur qui pourrait nuire à sa réputation. Bien sûr, vos commentaires sont très attendus. |
